Conteúdo
Gestante de 32 anos, com idade gestacional de 17 semanas e 6 dias pela amenorreia incerteza, queixando-se de sangramento vaginal há 2 dias. Ao exame físico, evidenciada altura uterina aumentada para a idade gestacional. Portava ultrassonografia de serviço externo com evidências sugestivas de gestação molar. Solicitada nova ultrassonografia para avaliação em centro terciário.
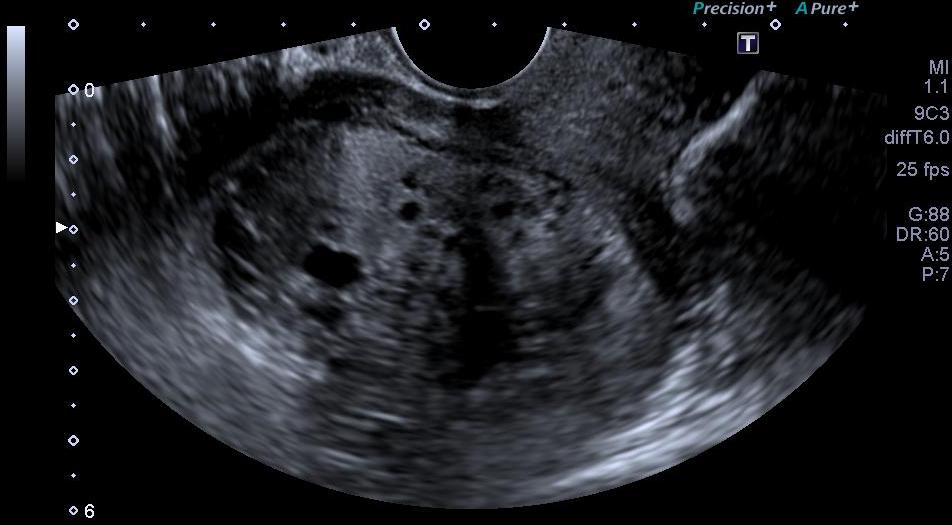
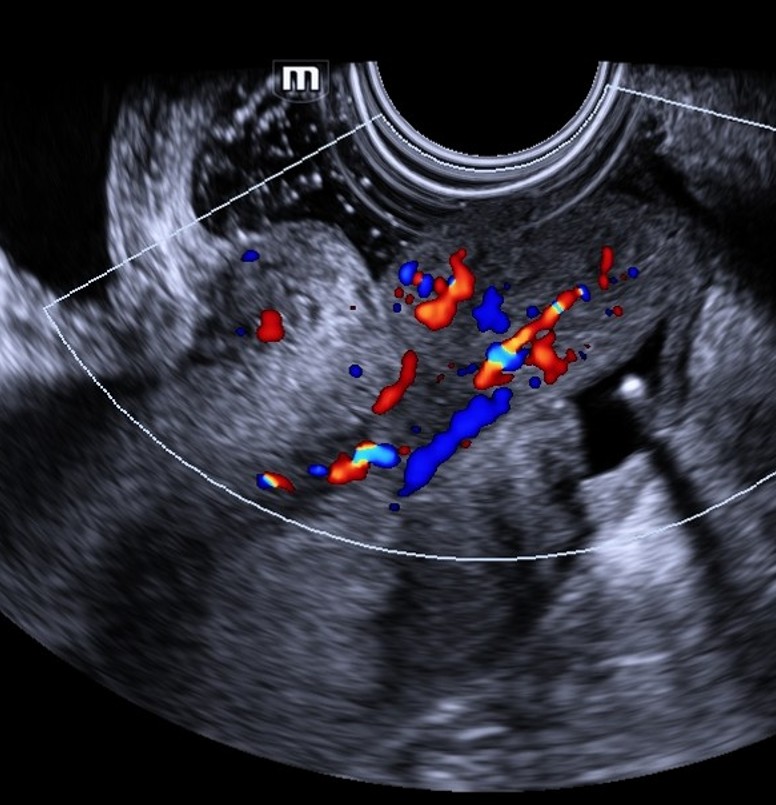
Útero de dimensões aumentadas com volume de 497 cm³. Na cavidade uterina, evidenciado conteúdo heterogêneo, hiperecogênico, com áreas císticas de permeio (sinal do “cacho de uvas” ou da “tempestade de neve”) e fluxo presente no estudo com Doppler.
A mola hidatiforme completa (MHC) é o resultado da fecundação de um óvulo sem núcleo ativo, o que significa que todos os genes na MHC são de origem paterna (dissomia uniparenteral). Entre as MHC, 90% tem cariótipo 46, XX e os 10% restantes, 46 XY.
Em boa parte dos casos, o diagnóstico é efetuado em mulheres assintomáticas, por exames da rotina pré-natal. Entre os casos sintomáticos, sangramento é a queixa mais comum, sendo usualmente observado entre a 6ª e 16ª semana de gestação, assim como aumento desproporcional do tamanho uterino e hiperemese. Eliminação de vesículas, embora seja um sinal muito específico, é raramente referido pelas pacientes. A dosagem sérica de beta-HCG é significativamente elevada, fora das proporções da gestação.
Mola hidatiforme é uma das complicações mais comuns da gestação, estimada em ocorrer em 1:1000-2000 gestações. Podem ocorrer em gestantes de qualquer idade, mas é mais frequente em adolescentes e na faixa etária de 40-50 anos. A prevalência é relativamente maior na Asia que no Ocidente.
- Aumento do volume uterino.
- Massa intrauterina heterogênea, predominantemente ecogênica, com múltiplos focos hipoecogênicos de permeio (sinal “tempestade de neve”). Também notadas áreas anecóicas císticas de permeio, com dimensões entre 1 a 30 mm, sem partes fetais, (sinal do“cacho de uvas”).
- Cistos teca-luteínicos bilaterais podem ser encontrados.
- Fluxo presente e de baixa impedância ao estudo Doppler.
Geralmente não indicada devido a sua baixa resolução. Pode demonstrar útero de volume aumentado com focos hipoatenuantes circundadas por miométrio que acentuada realce pelo meio de contraste.
Pode demonstrar massa heterogênea com espaços císticos distendendo a cavidade uterina. Não há partes fetais.
- T1: útero pode contar áreas de hiperssinal correspondentes a focos hemorrágicos.
- T2: útero com massa heterogênea com hiperssinal dos espaços císticos.
- T1 + Gd: frequentemente demonstra massa com hiperrealce ao meio de contraste devido à hipervascularização.
A ressonância magnética também pode demonstrar os cistos teca-luteínicos bilaterais.
O diagnóstico diferencial deve ser feito com outras massas intrauterinas durante a gestação. São elas: abortamento incompleto, mola hidatiforme parcial (incompleta) e neoplasia trofoblástica gestacional.
Quando há suspeita ultrassonográfica ou clínica de MHC, o conteúdo da cavidade uterina deve ser esvaziado, inicialmente por vácuo-aspiração complementada com curetagem. O material deve ser enviado para análise histopatológica.
O seguimento deve ser feito com dosagem seriada de beta-HCG e com exame clínico adequado, já que a MHC é uma lesão pré-maligna e pode degenerar em neoplasia trofoblástica gestacional em 10-20% dos casos.
3. Fowler DJ, Lindsay I, Seckl MJ et-al. Routine pre-evacuation ultrasound diagnosis of hydatidiform mole: experience of more than 1000 cases from a regional referral center. Ultrasound Obstet Gynecol. 2006;27 (1): 56-60.